به گزارش خبرنگار ایمنا، لوپوس یکی از انواع بیمارهای خود ایمنی است که در نتیجه حمله سیستم ایمنی بدن به بافتها و اندامهای خودی ایجاد میشود. این حملات باعث التهاب، ورم و آسیب نقاط مختلف بدن همچون مفاصل، پوست، کلیهها، خون، قلب و ریه میشود. هرچند درمان کاملی برای لوپوس وجود ندارد، اما از درمانهایی جهت کنترل بیماری و کاهش شدت آن کمک گرفته میشود.
بیماری لوپوس که با علائم پوستی بروز میکند در دو نوع منتشر و پوستی وجود دارد، در نوع منتشر این بیماری، علاوه بر درگیری پوست، بسیاری از ارگانهای بدن نیز ممکن است دچار گرفتاری شوند؛ لوپوس منتشر یا لوپوس اریتماتوس سیستمیک جزو بیماریهای خود ایمنی محسوب میشود که در آن سیستم دفاعی بدن، علیه ارگانها و بافتهای خود عمل کرده و به آنها آسیب میرساند.
این بیماری اغلب پوست و چندین اندام داخلی را درگیر میکند. ولی در نوع پوستی، فقط خود پوست درگیر خواهد شد. البته در مواردی (حدود ۱۰% از بیماران مبتلا به لوپوس پوستی) ممکن است بیماری به نوع سیستمیک یا منتشر تبدیل شود.
علائم اولیه لوپوس پوستی
در این بیماری علائم به صورت ضایعات پوستی است که بر خلاف لوپوس سیستمیک، معمولاً غیر قرینه میباشند و به صورت پلاکهای بدون علامت و با حدود مشخص به رنگ قرمز یا بنفش دیده میشوند و با پوستههایی که بر روی آن چسبیده است، بروز میکنند.
در این بیماری نازک شدن سطح پوست موجب صاف شدن سطح ضایعه شده و باعث میشود پوست در آن ناحیه سفید یا چروکیده به نظر برسد. ضایعات ممکن است برای ماهها پایدار بمانند یا خود به خود بهبود یابند ولی حتی پس از بهبودی پوست همچنان نازک است و نهایتاً اسکاری سفید رنگ و صاف یا لکهای بزرگ و فرورفته، بر جای میگذارند.
ضایعات بر روی پوست سر میتوانند آلوپسی همراه با اسکار ایجاد کنند، شایعترین محل درگیری صورت، گوش و اطراف چشمها (نواحی در معرض نور) میباشد ولی ضایعات ممکن است در هر کجای بدن ایجاد شود، از دیگر علائم این بیماری عبارتند از:
ایجاد درد در مفاصل: اگرچه اغلب، ایجاد راش های پوستی اولین نشانه بیماری لوپوس است. اما یکی از مهمترین علائم این بیماری درد عضلات و مفاصل است. درد، تورم و خشکی مفاصل به ویژه در صبح یکی از شایعترین علائم لوپوس است.
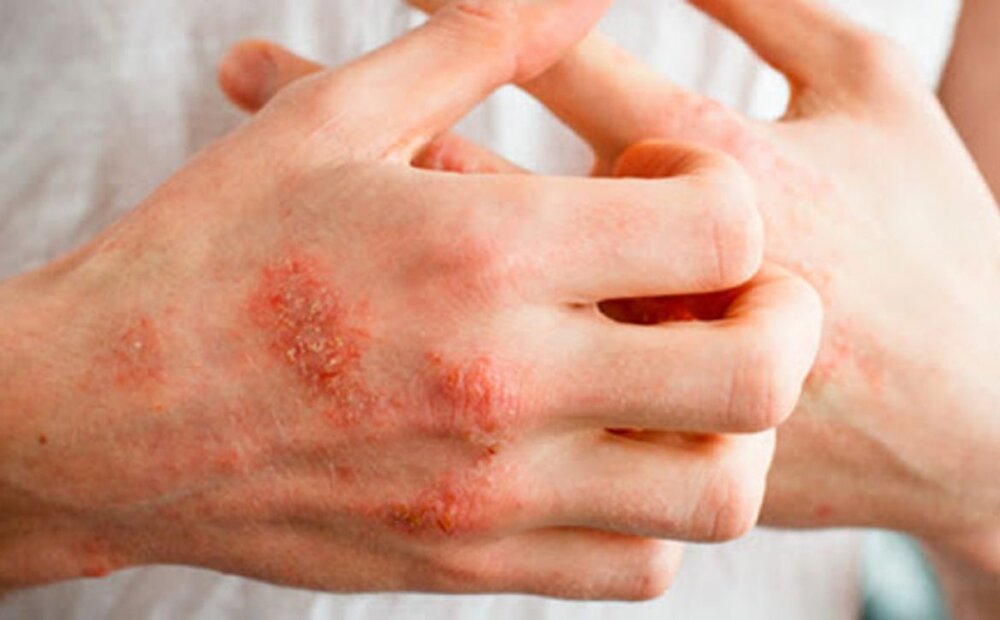
مفاصل مچ دست، پنجه و انگشتان در این بیماری بیشتر آسیب پذیر میشوند. آنچه ورم مفاصل و درد را در این بیماری از آرتریت روماتویید متمایز میکند این است که در آرتروز معمولاً درد در هر دو طرف است، در حالیکه در لوپوس درد بیشتر در یک سمت بدن دیده میشود و بیشتر بیماران مبتلا به آرتروز میانسال و سالمند هستند، در حالیکه لوپوس بیشتر زنان در سنین باروری را تهدید میکند. لوپوس مانند آرتروز به مرور زمان سبب تغییر شکل مفاصل میشود.
ایجاد راش های پروانهای در پوست: راش های معمول لوپوس روی گونهها و بالای بینی را درگیر میکنند. این راش ها پروانه مانند بوده و در مقابل نور خورشید حساس میباشد.
ایجاد تغییر در ناخنها: راش های لوپوسی میتوانند باعث ایجاد قرمزی در پشت دست و ناخنها شوند. همچنین باعث عدم خون رسانی صحیح به ناخنها میشود که ابن امر موجب بی نظمی در شکل ناخن است. همچنین با ایجاد التهاب در بستر ناخنها باعث ایجاد تورم در این بافت میشود.
تب و خستگی: خستگی مزمن یکی از مهمترین نشانههای لوپوس است. این خستگی میتواند ناشی از کم خونی و یا اختلال در عملکرد قلب، ریه، کلیهها و دیگر مشکلاتی باشد که بر اثر لوپوس بوجود می آیند. تب میتواند از علائم عود بیماری باشد. وجود هرگونه تب غیر قابل توجیه در بیمار لوپوسی نیاز به بررسی از نظر عود بیماری دارد. همچنین تب ممکن است ناشی از وجود عفونت در بیمار باشد، که خود عفونت نیز میتواند باعث عود بیماری گردد.
حساسیت به نور خورشید: بسیاری از مبتلایان به لوپوس به نور آفتاب حساس هستند، به طوری که با قرار گرفتن در معرض نور آفتاب دچار راش قرمز رنگ در مناطق در معرض میشوند. همچنین نور خورشید میتواند ضایعات پوستی را تشدید نماید.
ریزش مو: بیماران لوپوسی معمولاً در زمان فعالیت بیماری دچار ریزش مو میشوند. این نوع ریزش مو به صورت منتشر است و با کنترل بیماری برطرف میشود.
اسپاسم عروق: به وضعیتی میگویند که سرما یا استرس موجب اسپاسم عروق در قسمتی از اندام میشود. علامت این اسپاسم معمولاً درد در انگشتان دست یا پا است، در بیماری لوپوس به علت التهاب عروق خونی ایجاد میشود و گاهی اوقات چنان شدید شده که منجر به گانگرن و سیاه شدن انگشت میشود.
درد در قفسه سینه: التهاب پردههای اطراف ریه و قلب میتواند منجر به درد قفسه سینه شود، که معمولاً این درد با تنفس و سرفه تشدید میشود.
سر درد: درگیری مغز در مبتلایان به لوپوس میتواند منجر به بروز سردرد شود. سردرد ناشی از لوپوس معمولاً شدید بوده و با سردردهای قبلی بیمار متفاوت است و به مسکن جواب نمیدهد. سردرد میتواند به علت میگرن، افسردگی و اضطراب نیز باشد است. توصیه میشود در صورتی که سردرد جدید یا شدید ایجاد شد، هر چه سریعتر به متخصص روماتولوژی مراجعه نمائید، تا بررسیهای لازم به عمل آید.
چه کسانی بیشتر در معرض این بیماری هستند؟
لوپوس میتواند در هر دو جنس و در تمامی نژادها بروز یابد. اما میزان این بیماری در زنان ۸ برابر مردان است. همچنین سن بروز این بیماری ۲۰-۴۰ سالگی است. لوپوس میتواند زمینه خانوادگی داشته باشد اما این بیماری فقط در ۳% از فرزندان افراد مبتلا به لوپوس مشاهده شده است.
انواع لوپوس:
لوپوس اریتماتوز سیستمیک (SLE): این نوع از لوپوس میتواند باعث ایجاد جوشها و کهیرهای پروانه شکل برروی پوست بینی و گونهها شده و در صورت درمان نشدن برروی تمام پوست بدن گسترش یابد. بجز آسیب دیدن پوست بیماری لوپوس میتواند باعث ملتهب شدن و یا آسیب دیدن مفاصل، ماهیچهها، غشاء درونی یا اطراف ریه، قلب کلیه و مغز شود
لوپوس اریتماتوزدیسکوئید (DLE): این نوع از لوپوس معمولاً پوستی که در برابر آفتاب قرار گرفته را تحت تأثیر قرار داده و تأثیری برروی اندامهای حیاتی نمیگذارد. ضایعات قرص مانند این بیماری معمولاً بعد از بهبود باعث باقی ماندن جای آنها برروی پوست میشوند. اثرات لوپوس دیسکوئید محدود به پوست است. هر چند علائم لوپوس سیستمیک مانند درگیری کلیه و قلب در ۱۰% از افراد واجد لوپوس دیسکوئید نیز مشاهده شده است.
لوپوس دارویی: یک بیماری اتوایمون و مشابه بیماری لوپوس سیستمیک (SLE) است که به واسطهی داروهای خاصی ایجاد میشود. در حال حاضر در حدود ۳۸ دارو وجود دارد که مشخصاً مصرفشان ممکن است سبب بروز لوپوس دارویی شود. لوپوس دارویی معمولاً خفیفتر از لوپوس سیستمیک است و اغلب ماهها و حتی سالها بعد از شروع مصرف داروهای مسبب آن، بروز مینماید. علائم بالینی DILE به طور عمده شامل درد و التهاب مفاصل، تب، التهاب قلب و پریکارد، التهاب ریه و پلور، راشهای پوستی و یووئیت قدامی است. در حالی که احتمال درگیری کلیهها و سیستم اعصاب مرکزی در این بیماری نادر است. لازم به ذکر است که به رغم اینکه درگیری کلیهها و CNS در لوپوس دارویی نادر میباشد اما بعضی از داروها اساساً ممکن است به طور واضح درگیری کلیه ایجاد کنند.
علل ایجاد لوپوس چیست؟
لوپوس زمانی که سیستم ایمنی بدن به بافتهای سالم بدن حمله میکند، اتفاق میافتد (بیماری خودایمنی). احتمال دارد که لوپوس نتیجهی ادغام زمینههای ژنتیکی و محیطی باشد، به این صورت که فرد مستعد به لوپوس از نظر ژنتیکی با قرار گرفتن در معرض یک عامل محیطی، علائم لوپوس را نشان میدهد، با این حال در اغلب موارد علت لوپوس ناشناخته است. برخی از عوامل بالقوه عبارتند از:
نور خورشید: قرار گرفتن در معرض نور خورشید ممکن است باعث ایجاد ضایعات پوستی لوپوس یا پاسخ بافتهای داخلی در افراد حساس شود.
عفونتها: ابتلاء به عفونت میتواند موجب تظاهر و یا عود لوپوس شود.
سیگار کشیدن: قرار گرفتن در معرض دود تنباکو میتواند یکی از علل افزایش بروز این بیماری در دهههای اخیر باشد.
داروها: لوپوس میتواند توسط انواع خاصی از داروهای ضد فشار خون، ضد تشنج و آنتی بیوتیکها ایجاد شود. افراد مبتلا به لوپوس ناشی از دارو معمولاً پس از قطع مصرف دارو بهبود مییابند و به ندرت ممکن است علائم پس از ترک دارو نیز ادامه یابد.
هورمونها: هورمونها مواد شیمیایی هستند که بدن تولید میکند. آنها کنترل و تنظیم فعالیت برخی سلولها یا اندامها را کنترل میکنند. فعالیت هورمونی میتواند عوامل خطری همچون جنسیت و سن را توجیه کند.
جنسیت: لوپوس در زنان شایعتر است.
سن: اگر چه ممکن است لوپوس در هر سنی رخ دهد، اما اغلب در بین ۱۵ تا ۴۵ سالگی تشخیص داده میشود.
نژاد: لوپوس در نژادهای آفریقایی-آمریکایی، اسپانیایی و آسیایی-آمریکایی رایج است.
سابقه خانوادگی: احتمال بروز این بیماری در فردی که یکی از نزدیکان درجه اول یا دوم آن دچار آن است، بیشتر است.
نحوه درمان بیماری لوپوس
نحوه درمان ارائه دهنده با لوپوس میتواند به عوامل مختلفی بستگی داشته باشد، از جمله:

- علائم و عوارضی که تجربه میکنید
- شدت بیماری
- سن
- نوع داروهایی که ممکن است مصرف کنید
- سلامت عمومی
- سابقه پزشکی
لوپوس یک بیماری مادام العمر (مزمن) است که باید به طور منظم مدیریت شود. هدف از درمان این است که علائم خود را به بهبودی (غیر فعال) برسانید و میزان آسیب بیماری را به اندامهای خود محدود کنید. متأسفانه بیماری لوپوس غیرقابل پیش بینی است و نحوه تأثیر شرایط بر روی فرد میتواند در طول زمان تغییر کرده و متغیر باشند. شما باید به طور مرتب به ارائه دهنده خدمات درمانی خود مراجعه کرده و برنامه مراقبت خود را با علائم خود مطابقت دهید.
برخی از افراد با علائم خفیف لوپوس ممکن است نیاز به درمان محدود داشته باشند. این افراد ممکن است علائمی داشته باشند که لازم باشد تحت نظارت و مراقبت قرار گیرند تا مطمئن شوند بدتر نمیشوند، اما در حال حاضر نیازی به درمان ندارند. دیگران ممکن است به یک برنامه درمانی تهاجمی نیاز داشته باشند. این افراد عوارض جدی تری دارند (مانند عوارض قلبی، ریوی یا کلیوی). ارائه دهنده مراقبتهای بهداشتی شما بر اساس علائم، عوارض و سابقه پزشکی شما بهترین گزینههای درمانی را با شما در میان میگذارد.
برای جلوگیری از بروز بیماری لوپوس چه باید کرد؟
در حالی که نمیتوان از بروز و ابتلاء به بیماری لوپوس جلوگیری کرد، میتوانید در زندگی روزمره خود تغییراتی ایجاد کنید تا از بروز علائم جلوگیری کنید. چند مورد را میتوان امتحان کرد که عبارتند از:
فعالیت داشتن: درد مفاصل میتواند شما را وادار به نشستن و استراحت کند، اما انجام تمرینات کم فشار میتواند در واقع به شما کمک کند.
حفظ عادات سالم: چند عادت را که باید در نظر داشته باشید شامل انتخاب سالم هنگام غذا خوردن، خواب کافی و کاهش استرس در زندگی است.
کاهش مشکلات قلبی: ارتباط قوی بین لوپوس و بیماری قلبی وجود دارد. اطمینان حاصل کنید که با تیم مراقبتهای بهداشتی خود کار میکنید تا خطر ابتلاء به مشکلات قلبی را کاهش دهید.



نظر شما