به گزارش خبرنگار ایمنا، سرخک یا روبلا، نوعی عفونت دستگاه تنفسی انسان است که غالباً در دوران نوزادی و کودکی بروز میکند. این بیماری خطرناک در گذشته بسیار شایع بوده، سالانه هزاران انسان را مبتلا کرده و حتی موجب مرگومیر تعداد زیادی نوزاد و کودک شده است.
براساس گزارش سازمان جهانی بهداشت سالانه ۲۰۰ هزار کودک را به کام مرگ میکشد، گزارش اخیر کشور در افغانستان نشان میدهد بیش از ۴۸ هزار مورد ابتلاء به سرخک طی یک سال و سه ماه گذشته در افغانستان شناسایی شده و حدود ۲۵۰ مورد مرگ در کودکان به همراه داشته است. سرخک مسریترین عامل عفونی است که با سفرها و ترددها به راحتی میتواند به ایران نیز وارد شود.
بنابر اعلام وزارت بهداشت، از زمستان ۹۹ تا آخر آذر ۱۴۰۰ بیش از ۱۰۳ مورد تأیید شده بیماری سرخک و در سه ماه ۲۰۲۲ هم نزدیک به ۴۸ مورد دیگر سرخک (۳۴ غیر ایرانی و ۱۴ ایرانی) در ایران شناسایی شدهاند که عمده این افراد اتباع غیرایرانی هستند. در نیمه اول سال ۱۴۰۰ نیز دو مورد مرگ ناشی از سرخک ثبت شده است.
همچنین به گفته کمال حیدری، معاون بهداشت وزیر بهداشت تاکنون ۱۶۴ مورد ابتلای به سرخک شناسایی شده است. این بیماری یکی از مسری ترین بیماریهای عفونی است؛ به طوری که بیش از ۹۰ درصد افراد حساس در تماس نزدیک با بیمار آلوده میشوند.
سرخک چیست؟
سرخک یک بیماری ویروسی است که به وسیله ویروسی از گونه موربیلی ویروس (از خانواده پارامیکسو ویروس) ایجاد میشود، انسان تنها مخزن آن است و معمولاً کودکان به آن مبتلا میشوند. امروزه به علت وجود واکسن کشندگی کمتری نسبت به گذشته دارد. سرخجه یا سرخک در کودکان زیر پنج سال بیشتر بروز میکند و سالانه موجب مرگ بیشتر از ۱۰ هزار کودک در دنیا میشود.
ویروس سرخک مرکب از هسته مرکزی و RNA مارپیچی است. اندازه این ویروس ۱۰۰ تا ۲۵۰ نانومتر است و جزو پارامیکسوویروسها طبقهبندی میشود. اپیدمیهای سرخک در دورههای دو تا سه ساله و در طی فصل بهار در مناطقی که واکسیناسیون صورت نمیگیرد، رخ میدهد. این بیماری در مناطق شهری شیوع بیشتری دارد. آشنایی با علائم این بیماری برای خانواده و پرستار کودک اهمیت زیادی دارد؛ چراکه موجب میشود پیش از شدت گرفتن علائم اقدام به درمان این بیماری کنند.
سیر ابتلاء و علائم بیماری سرخک
بیماری سرخک در کودکان بیشتر اوقات با سرماخوردگی اشتباه میشود چون علائم ابتدایی مشابه دارند، سرخجه یا سرخک دارای بثورات پوستی است که پس از تب، سرفه، آبریزش بینی و گلو درد نمایان میشود.
این ویروس از همان لحظه که وارد بدن فرد میشود میتواند شروع به فعالیت و تکثیر کند اما ممکن است تا دو هفته هیچگونه علامتی از بیماری در فرد وجود نداشته باشد. این مرحله از بیماری را که معمولاً ۱۰ تا ۱۴ روز طول میکشد دوره عفونت و نهفتگی مینامند؛ زیرا با وجود اینکه فرد بیمار است، هیچ نشانه یا عارضهای در وی پدید نیامده است.
به عبارتی میتوان گفت، بیماری سرخک در کودکان از چند مرحله یا دوره مختلف تشکیل شده است که به طور کلی ۲۱ روز تا یک ماه به طول میانجامد. پس از گذشت دوره نهفتگی، علائم بیماری ظاهر میشوند و به سرعت میتوانند شدت یابند. در واقع در مرحله دوم بروز علائم آغاز میشود. مهمترین نشانههایی که در این دوره سه یا چهار روزه به وجود می آیند شامل تب، گلودرد، آبریزش بینی، سرفه خشک و ورم ملتحمه یا چشمهای ملتهب هستند.
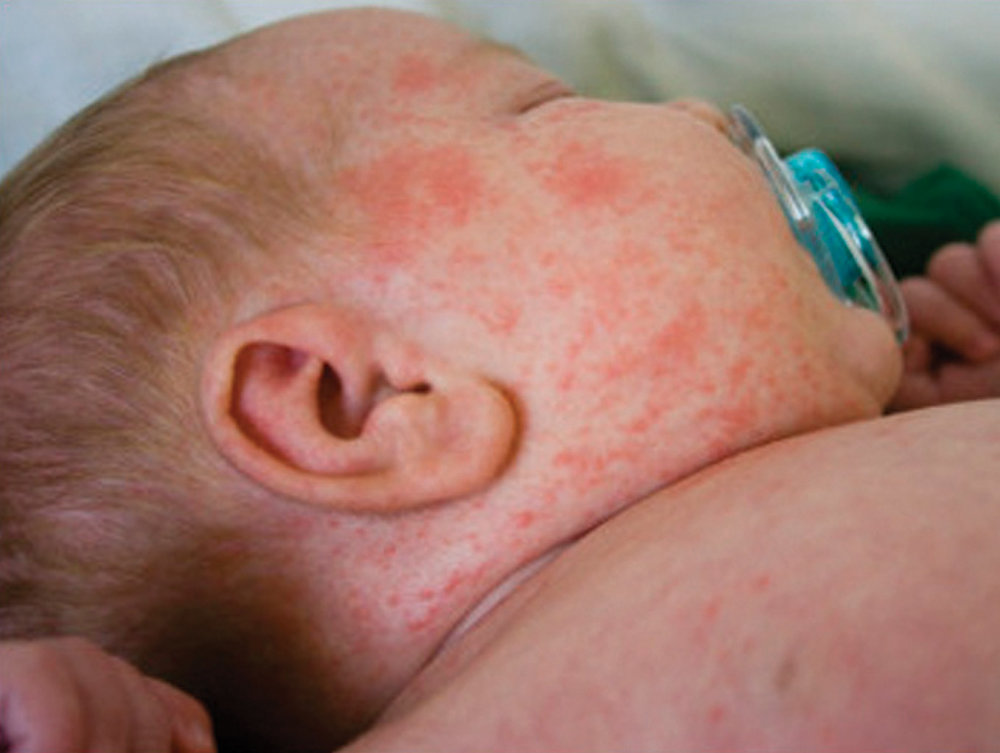
دوره حاد سرخک یا بثورات جلدی
سومین و خطرناکترین مرحله از بیماری سرخک در کودکان، دوره حاد یا بثورات جلدی نامیده میشود. در این مرحله تب، شدیدتر شده و علائمی در پوست کودک ظاهر میشود که شامل ظاهر شدن لکههایی کوچک با زمینه قرمز و مراکز سفید یا متمایل به آبی که در قسمتهای مختلف مانند دهان و گلو و گونهها هستند و بثورات پوستی که به شکل جوش یا لکهای قرمز رنگ کوچک و بزرگ بر روی قسمتهای مختلف بدن پدید میآیند و رفته و رفته بیشتر و بیشتر میشوند، است.
سپس بثورات پوستی کمکم از بین میروند و ابتدا لکهها از صورت و سپس از سایر نواحی ناپدید میشوند. این مرحله از بیماری سرخک در کودکان حدود پنج یا شش روز طول میکشد.
راههای ابتلاء به سرخک
بیماری سرخک در کودکان از طریق هوا، آب دهان و مایعات مخاطی بدن از یک فرد به فرد دیگر منتقل میشود. ویروس این بیماری در گلو و بینی کودک بیمار به سرعت تکثیر میشود؛ بنابراین زمانی که کودک عطسه یا سرفه میکند یا حتی صحبت میکند، ویروسهای زنده زیادی را در هوای اطراف خود پخش خواهد کرد.
این ویروسها تا ۳۴ ساعت در هوا به صورت فعال باقی میمانند و چنانچه کودکان و نوزادان واکسینه نشده یا بزرگسالانی با سیستم ایمنی ضعیف در این فضا قرار گیرند ویروسها از طریق تنفس وارد بدن آنها میشود و به سرعت آنها را بیمار خواهند کرد.
همچنین هرگونه ترشحات یا مخاط دهان، بینی یا چشم بیمار، آلوده به ویروس است. چنانچه این ترشحات به صورت مستقیم یا از طریق لمس سطوح آلوده به بدن افراد دیگر منتقل شوند، میتوانند او را آلوده و مبتلا سازند. اعضای خانواده بیمار و پرستار کودک یا پرستار سالمند باید اطمینان داشته باشند که قبلاً واکسن دریافت نمودهاند و علاوه بر آن، باید اقدامات لازم جهت پیشگیری از ابتلاء به بیماری را نیز انجام دهند.
عوارض مادری ابتلاء به سرخک
عوارض مادری سرخک میتواند به سه گروه تقسیم شود که شامل گرفتاری دستگاه تنفس، گرفتاری سیستم اعصاب مرکزی و گرفتاری دستگاه گوارش است. گرفتاری دستگاه تنفسی به صورت لارنژیت، خروسک یا برونشیت تظاهر میکند. مرگ در ۱۰ درصد افراد مبتلا پیش میآید و دوام صدمات سیستم اعصاب مرکزی از جمله تغییرات ذهنی، صرع و فلج نیز دیده میشود.
عوارض گوارشی شامل گاستروانتریت، هپاتیت، آپاندیسیت، ایلئوکولیت و آدنیت مزانتریک است و از عوارض دیگر میتوان به عوارض چشمی به صورت زخم قرنیه، کراتیت و عوارض کبدی و نیز انسفالومیلیت، پان انسفالیتاسکلروز دهنده تحت حاد اشاره کرد.
در مادران باردار مبتلا به سرخک احتمال سقطهای خودبهخود و زایمان زودرس بیشتر است و خود نیز از عوارض جدی مانند پنومونی و انسفالیت در ریسک است. خوشبختانه اکثر افراد بالغ در مقابل سرخک مصون هستند اما زمانیکه سرخک به صورت اپیدمی درآید، خانمهای غیرمصون ممکن است دچار پنومونی سرخک همراه با عوارض مادری و دوران حاملگی شوند.
عوارض نوزادی یا جنینی
ویروس سرخک در هر سنی از بارداری میتواند از طریق جفت به جنین منتقل شود. عفونت داخل رحمی با سقط، مرگ داخل رحمی، زایمان زودرس، مرگ قبل از زایمان و سرخک مادرزادی همراه است. کودکان ممکن است راش های پوستی را در زمان تولد یا در طی اولین روزهای تولد داشته باشند.
میزان مرگومیر ممکن است بیش از ۲۰ درصد باشد. عفونت مادر با خطر تولد با وزن کم همراه است و اگر عفونت مادر در نزدیک زایمان اتفاق افتد، ممکن است در زمان زایمان علائم بیماری در جنین ظاهر شود. سرخک مادرزادی به علت عفونت نوزاد ممکن است به طور سریع یا آرام کشنده باشد.
پیشگیری از ابتلاء به سرخک و لزوم تکمیل واکسیناسیون کودکان
طی ۲۵ سال گذشته، واکسن سرخک به صورت ترکیبی با واکسنهای سرخجه و اوریون (MMR) ارائه شده است. این واکسن باید به همه کودکان در سنین ۱۲ تا ۱۵ ماهگی تجویز شود. نوبت دوم واکسن را نیز در کودکان مدرسهای در سنین چهار تا ۱۲ سالگی توصیه میکنند.
همچنین افراد مسنتر مستعد نیز باید واکسینه شوند. همه افراد را باید مستعد در نظر گرفت مگر اینکه سابقه سرخک تائید شده توسط پزشک داشته باشند، دو دوز واکسن دریافت کرده باشند یا بررسیهای سولوژیک (آزمایشگاهی) آنها نشان از ایمنی نسبت به سرخک داشته باشد. تزریق واکسن سرخک در مبتلایان به نقص ایمنی سلولی، زنان باردار و افرادی که سابقه حساسیت به پروتئین تخم مرغ یا آنتیبیوتیک نئومایسین دارند ممنوع است.
جلوگیری از سرخک در هنگام شیوع بیماری یا عفونت شناخته شده
اگر شخصی در خانواده شما سرخک دارد، برای محافظت از خانواده و دوستان آسیبپذیر باید اقدامات احتیاطی را انجام دهید. از آنجایی که سرخک از حدود چهار روز قبل و چهار روز بعد از پدیدار شدن بثورات بسیار واگیردار است، افراد مبتلا نباید در این مدت به فعالیتهایی برگردند که در آنها با افراد دیگر ارتباط برقرار میکنند. همچنین ممکن است لازم باشد افراد غیرواکسینه از فرد آلوده دور شوند.
مطمئن شوید هر کسی که در معرض خطر سرخک بوده و کاملاً واکسینه نشده است، در اسرع وقت واکسن دریافت میکند. این موضوع شامل شیرخواران بزرگتر از شش ماه و هرکس متولد ۱۹۵۷ یا بعد از آن است که اسناد و مدارک کتبی در مورد واکسیناسیون نداشته یا مدارکی در مورد مصونیت ایمنی یا ابتلاء به سرخک در گذشته ندارد، میشود.
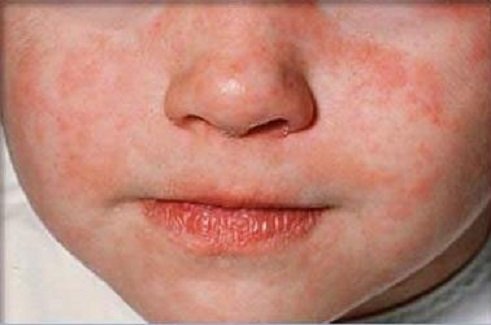
دستورالعملهای مراکز بهداشتی درمانی در مواجهه با فرد ابتلاء به سرخک
در مراکز بهداشتی درمانی و بیمارستان از مرحله شروع علائم اولیه تا چهار روز پس از بروز راشها باید احتیاطات ایزولاسیون تنفسی (Airborne Isolation) و احتیاطات استاندارد رعایت شود. بیمار ترجیحاً در اتاق ایزوله فشار منفی بستری شود و درب اتاق بسته نگه داشته شود.
قبل از ورود به اتاق ماسک N۹۵ پوشیده و قبل و پس از تماس با بیمار و وسایل اطراف بیمار اصول بهداشت دستها رعایت شود. همچنین در تماس با ترشحات بیمار از گان، عینک و دستکش استفاده شود.
وسایل و تجهیزات بیمار (مانند فشارسنج، گوشی پزشکی، ترمومتر) از سایر بیماران جدا شود، ملاقات محدود شده و افراد با نقص سیستم ایمنی اجازه ورود به اتاق را نداشته باشند. بیمار طی چهار تا ۹ روز بعد از شروع راش باید استراحت در منزل داشته باشد و در صورت نیاز به خروج از منزل ماسک تنفسی (ماسک جراحی) استفاده کند. کودکان در سن مدرسه باید به مدت چهار روز پس از ظهور راش ها از رفتن به مدرسه خودداری کنند.
شستن دستها و استفاده از دستمال یک بار مصرف در حین سرفه و عطسه و همچنین دفع صحیح آن باید به بیمار و اطرافیان آموزش داده شود. در طی این مدت بیماران نباید با افراد حساس فامیل (نوزادان و افراد غیرواکسینه) در تماس باشند و تنها افراد واکسینه اجازه ملاقات با بیمار را دارند.
بیماران فقط در موارد ضروری باید در بیمارستان بستری شوند زیرا خطر بالای انتقال داخل بیمارستانی وجود دارد. در بیمارستان از مرحله آبریزش بینی و قبل از ظهور تب تا چهار الی ۹ روز پس از بثورات پوستی، خطر انتشار ویروس به سایر بیماران بستری و در معرض خطر، وجود دارد.
سرخک در بزرگسالی
علائم سرخک بزرگسالان شامل تب، راش پوستی در تمام بدن، آبریزش بینی، آبریزش و سرخی چشم، سرفه خشک، اسهال و درد گوش است و در برخی از موارد سرخک حتی باعث عفونت گوش نیز میشود یا گلودردهای شدید ایجاد میکند. افرادی که در کودکی واکسن سرخک یا انواع واکسن ترکیبی را دریافت نکردهاند یا سیستم ایمنی ضعیفی دارند، به شکل کلی بیشتر ریسک ابتلاء به سرخک را دارند.
دانشجویان و دانشآموزان، پرسنل درمانی مثل پزشکان (متخصصین پوست)، پرستاران و بهداران و کسانی که به شکل مداوم به کشورهای مختلف سفر میکنند نیز نسبت به سایر بزرگسالان، بیشتر سرخک میگیرند. شیوع سرخک در کشورهای فقیر و رو به توسعه از میانگین جهانی بیشتر است. سیر پیشروی و علائم سرخک بزرگسالی تا حدود زیادی شبیه به سرخک در دوره کودکی است، با این تفاوت که در سالمندان، افراد آسیبپذیر و بیمار و زنان باردار، علائم شدیدتر و خطرناکتر خواهند بود.
وضعیت شیوع سرخک در استان اصفهان
رضا فدایی مسئول بیماریهای واگیر مرکز بهداشت اصفهان، اظهار کرد: از ابتدای فروردینماه سال جاری تاکنون مورد قطعی از ابتلاء به بیماری سرخک در استان اصفهان گزارش نشده است و تنها یک مورد ابتلاء در اواخر سال گذشته به ثبت رسیده است.
وی افزود: فرد مبتلا به سرخک در اواخر سال گذشته، کودکی از اتباع افغانستان بود که کمتر از یک سال سن داشت و هنوز زمان واکسیناسیون وی فرا نرسیده بود که البته این کودک بهبود یافته است و در سلامت به سر میبرد.
مسئول بیماریهای واگیر مرکز بهداشت اصفهان ادامه داد: با توجه به شیوع بیماری سرخک در افغانستان و تردد اتباع افغان در مناطق مختلف کشور باید به این موضوع به صورت ویژه توجه شود. با توجه به اهمیت این مسئله، به بیمارستانها و مراکز پزشکی استان اصفهان هشدار داده شده است در صورت مشاهده کردن مورد مشکوک به سرخک، آن را حتماً گزارش کنند.
وی خاطرنشان کرد: کارکنان مراکز بهداشت نیز موظف شدند چگونگی واکسیناسیون کودکان را بررسی کنند و اگر خانوادهای هنوز برای تزریق واکسن سرخک به فرزند خود مراجعه نکرده است با آنها تماس بگیرند. به طور کلی پوشش واکسن سرخک در بین کودکان ایرانی در استان اصفهان نزدیک به صددرصد است.
داروهای کاربردی در درمان سرخک کودکان
افراد ممکن است از داروهای بدون نسخه مانند استامینوفن، ایبوپروفن یا ناپروکسن سدیم استفاده کنند تا در رفع تب همراه سرخک کمک کننده باشد. به کودکان و نوجوانانی که علائم سرخک را دارند آسپرین ندهید؛ اگرچه آسپرین برای استفاده در کودکان بالای سه سال مورد تأیید است، اما کودکان و نوجوانانی که از بیماری آبله مرغان یا علائم شبه آنفلوآنزا بهبود مییابند هرگز نباید آسپرین مصرف کنند.
اگر یک عفونت باکتریایی نظیر ذاتالریه یا عفونت گوش در فرد مبتلا به سرخک ایجاد شود، پزشک ممکن است برای رفع آن آنتیبیوتیک تجویز کند. کودکان با سطوح پایین ویتامین A احتمال اینکه مورد شدیدتری از سرخک را تجربه کنند، بیشتر است. دادن ویتامین A ممکن است شدت سرخک را کاهش دهد. این ویتامین به طور کلی با مگادوز ۲۰۰ هزار واحد بینالمللی (IU) برای کودکان بالای یک سال تجویز میشود.





نظر شما